Почему сложно лечить печень? Как нарушения в ее работе связаны с деятельностью остальных органов? Какими диагнозами может сопровождаться неалкогольная жировая болезнь печени и как они влияют друг на друга? Разбираемся вместе с Игорем Геннадиевичем Никитиным, гастроэнтерологом, гепатологом, советником по науке Национальной иммунобиологической компании Госкорпорации Ростех, доктором медицинских наук, профессором, заслуженным врачом РФ.
Сердце перестает болеть, когда увлечешься кем-нибудь другим или книжки начнешь читать. А вот печень… Печень слезам не верит и книжками ее не проведешь…
Януш Леон Вишневский
Казалось бы, между заболеваниями печени и, к примеру, сосудистыми проблемами нет никакой связи. Однако врачи при выявлении того или другого настаивают на полном обследовании организма и комплексном лечении. Почему?
Неалкогольная жировая болезнь печени (НАЖБП) означает, что в организме целый комплекс неполадок. У пациентов с НАЖБП чаще всего обнаруживаются проблемы с другими органами, и наоборот: многие заболевания сердца, сосудов, почек, желудка, кишечника, как правило, сопровождаются печеночной патологией. Такое явление в медицинской среде называется коморбидностью.
Установлено огромное число коморбидных состояний, связанных (врачи говорят: «ассоциированных») с неалкогольной жировой болезнью печени. У них общие факторы риска, механизмы развития; одно заболевание осложняет течение другого, следовательно, и вылечить одно в отрыве от другого не представляется возможным.
Невозможно рассматривать неалкогольную жировую болезнь печени отдельно от такого понятия, как метаболический синдром. Это совокупность отклонений: ожирение, гипертония, повышенный уровень сахара и холестерола (=холестерина) в крови, - которые в значительной степени повышают риск развития сердечно-сосудистой патологии, сахарного диабета 2 типа и ряда других заболеваний. Ученые считают, что патология печени провоцирует развитие метаболического синдрома, и прогнозируют его эпидемию. Так, эксперты Всемирной организации здравоохранения ожидают в ближайшие 15 лет увеличение распространенности метаболического синдрома в мире на 50%.
Женщины в 2-3 раза чаще страдают метаболическим синдромом, чем мужчины (у детей он тоже встречается).
Метаболический синдром:
Инсулин в норме: 2,6-24,9 мкЕД на 1 мл.
Почти в 2 раза снижает чувствительность клеток к инсулину прибавка в весе на 35–40% от нормы.
Показателями метаболического синдрома являются высокие уровни сахара, кровяного давления, триглицеридов, липопротеинов низкой плотности (ЛПНП) – так называемого «плохого холестерина», лишний вес. Для установления диагноза «метаболический синдром» необходимо наличие по крайней мере 3 критериев из приведенных ниже:

Ожирение, артериальная гипертензия, дислипидемия, гипергликемия приводят к поражениям сердца, центральной нервной системы, печени, сосудов. Поэтому проявления метаболического синдрома надо начинать лечить рано и, безусловно, принимать все профилактические меры, чтобы их не допускать.
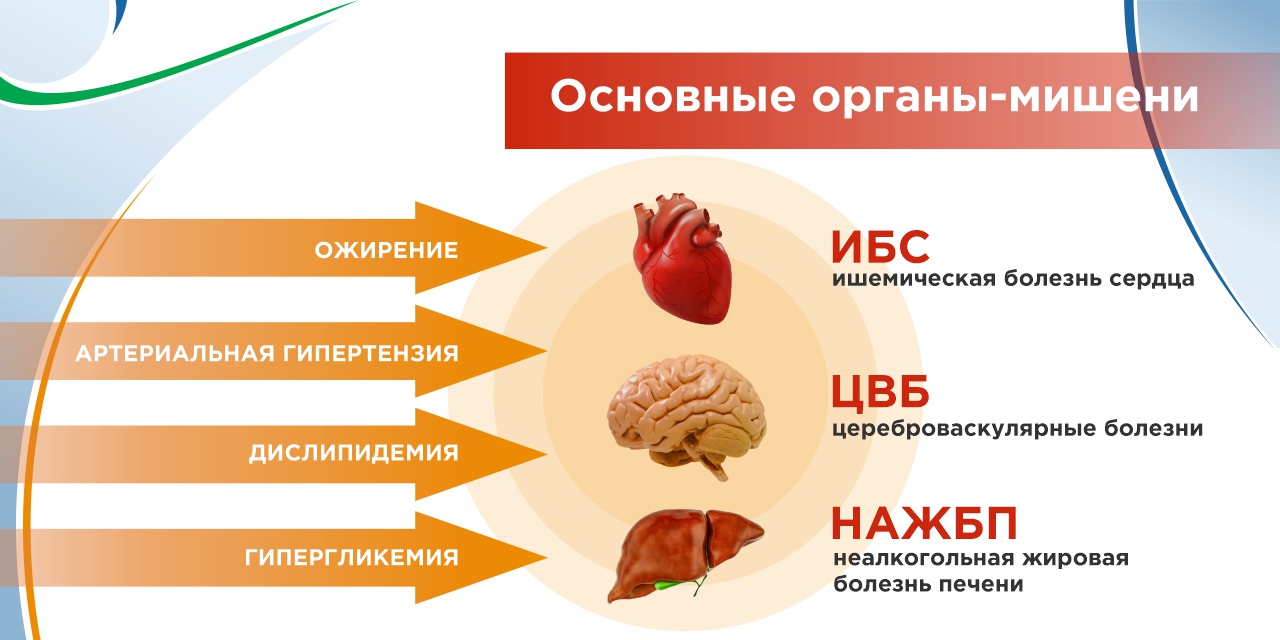
Что происходит в организме при развитии неалкогольной жировой болезни печени? Прежде всего такие процессы, как инсулинорезистентность (снижение чувствительности к инсулину), оксидативный стресс (повреждение клеток в результате окисления), воспалительные реакции. Аналогичным путем развиваются сахарный диабет 2 типа и ожирение.
Какие заболевания тесно связаны с НАЖБП?
Современные отечественные рекомендации по лечению неалкогольной жировой болезни печени (утвержденные Минздравом РФ Клинические рекомендации) включают:

Игорь Никитин, гастроэнтеролог, гепатолог, советник по науке Национальной иммунобиологической компании Госкорпорации Ростех, доктор медицинских наук, профессор, заслуженный врач РФ
- Только 10% пациентов выполняют рекомендации врачей по изменению образа жизни. В течение первого года после встречи с врачом. Все ждут какую-то универсальную таблеточку, думая, что лучше лежать на диване, кушать чипсы и смотреть футбол, чем в него играть.
Между тем мы, клиницисты, видим увеличивающееся число пациентов, нуждающихся в трансплантации печени, причем причиной развития у них цирроза или даже гепатоцеллюлярной карциномы была НАЖБП. Поэтому неалкогольная жировая болезнь печени – это большая проблема для общественной системы здравоохранения. Требуется принятие соответствующих управленческих решений, чтобы у врачей и пациентов была возможность эту проблему решить.
Жировое перерождение печени - это всегда прогностически не очень хороший фактор, потому что он сопряжен с развитием прогрессирующего течения, гепатоцеллюлярной карциномы и цирроза печени. А уж когда у больных с НАЖБП развивается сахарный диабет, то за очень короткий срок формируется целый ком проблем: ретинопатия (поражение сетчатой оболочки глаза), поражение почек, фатальные нарушения в виде острого инфаркта миокарда или острого нарушения мозгового кровообращения и т.д.
Берегите свою печень! Древние греки думали, что в печени находится душа. И я как специалист, долгое время занимающийся проблемами печени, во многом с ними согласен.